診療科脳神経外科
更新日:一人一人の患者さんに合わせた治療を提供します
一人一人の患者さんに合わせた治療を提供するために、医療チームを組織しています。新しい医療機器を導入し、知識を常に刷新して診療体制を日々改善しています。『患者さんが、もし、自分の家族だったら』と考え、一人一人個別に、適切な診療は何であるかを熟考して、治療方針を提案します。
脳神経外科部長
都築 貴
対応疾患
脳血管障害(脳梗塞・脳出血・くも膜下出血をはじめとする脳卒中疾患、もやもや病、脳動静脈奇形、硬膜動静脈瘻など)、良性脳腫瘍(髄膜腫、下垂体腺腫、神経鞘腫など)、悪性脳腫瘍(グリオーマ、中枢神経原発悪性リンパ腫、転移性脳腫瘍など)、認知症(正常圧水頭症、慢性硬膜下血腫など)、三叉神経痛・顔面痙攣、頭部外傷など幅広い疾患の治療に携わっています。
特色・強み
・脳神経外科医6人、神経内科医6人と人員が豊富で、脳神経血管内治療学会専門医が4人在籍しています。24時間365日体制で血管内治療を含めた神経疾患に対応します。
・頭蓋底手術・高難度手術も積極的に行っています。
・総合病院であり、各科と協力して全身の管理が行え、術後の放射線化学療法も可能です。
・三次救急施設のため重症患者に対する手術も行います。
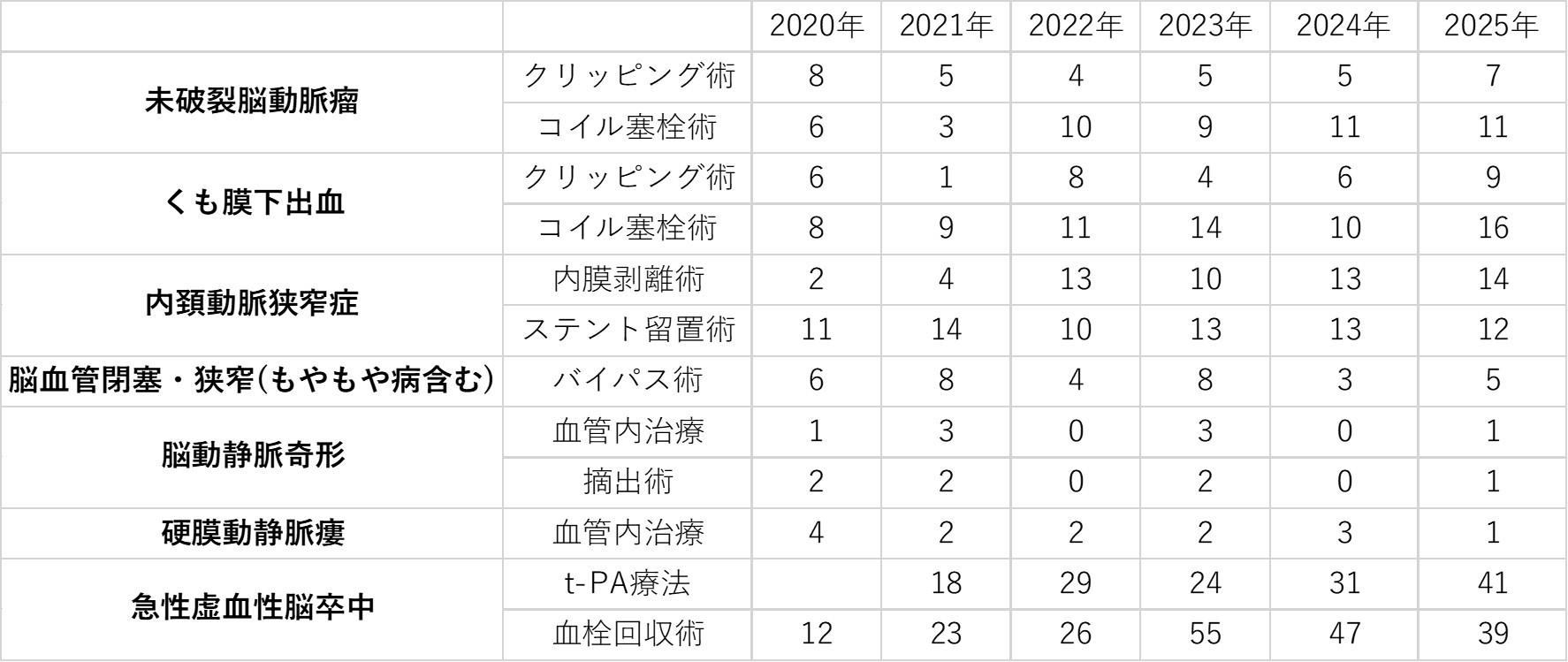
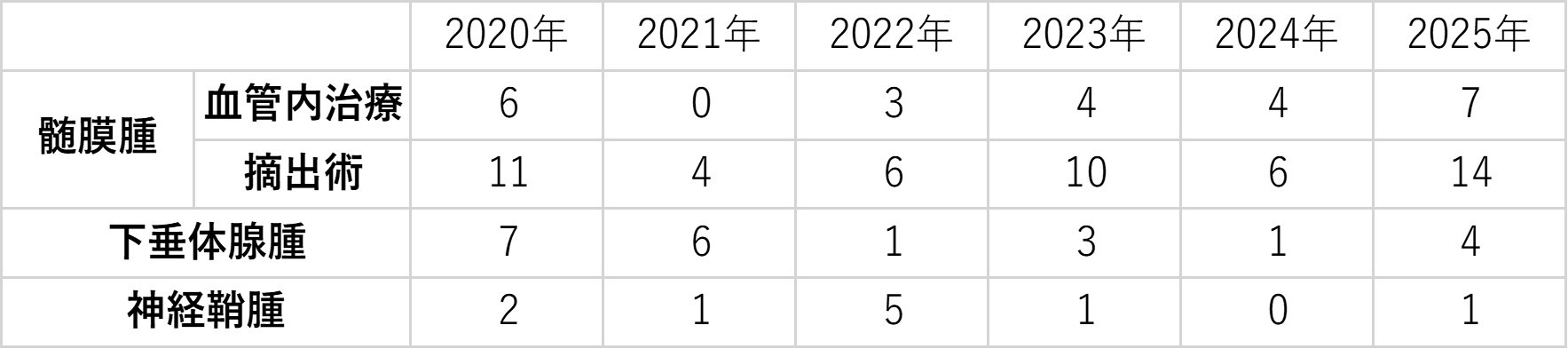
実績
| 2025年 | 2024年 | 2023年 | 2022年 | 2021年 | |
|---|---|---|---|---|---|
| 総手術件数 | 400 | 393 | 356 | 279 | 287 |
脳血管障害
はじめに
脳血管障害とは脳の血管が詰まったり破れたりすることにより起こる病態の総称です。一般的には脳卒中と呼ばれており、救急疾患として脳出血、脳梗塞、くも膜下出血が有名です。
ここでは主に脳卒中を未然に防ぐための疾患に関して解説します。
未破裂脳動脈瘤
●概要
脳の動脈(特に分岐部)にできる膨らみのことで、まだ破裂していないもののことです。これが破裂すると、くも膜下出血を起こします。
●症状
ほとんどの動脈瘤では自覚症状はありませんが、大型の未破裂動脈瘤の場合には複視を訴える場合もあります。破裂した場合には典型的には“これまでに経験したことがないような強烈な頭痛”を起こします。
●検査・診断方法
脳ドックなどのCTやMRIで偶然見つかることが多いです。精密には造影剤という注射薬を用いた検査(造影CT)や脳血管造影検査を行います。
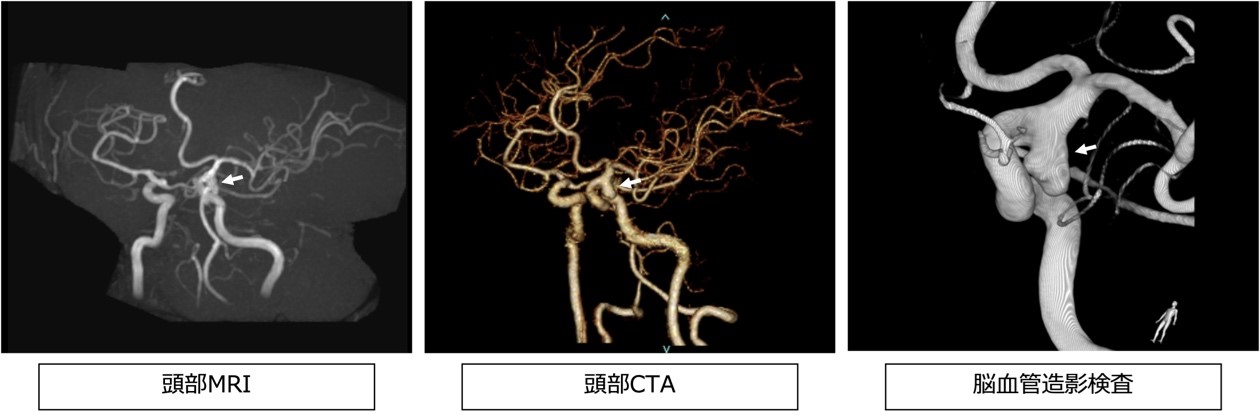
●治療方法
小さな動脈瘤であれば基本的には経過観察を推奨します。一般的には動脈瘤径が5mm以上のものに関しては年齢や部位、形状、既往歴、家族歴などを考慮して治療の必要性を判断します。治療が必要と判断した場合にはクリッピング術もしくはコイル塞栓術があります。
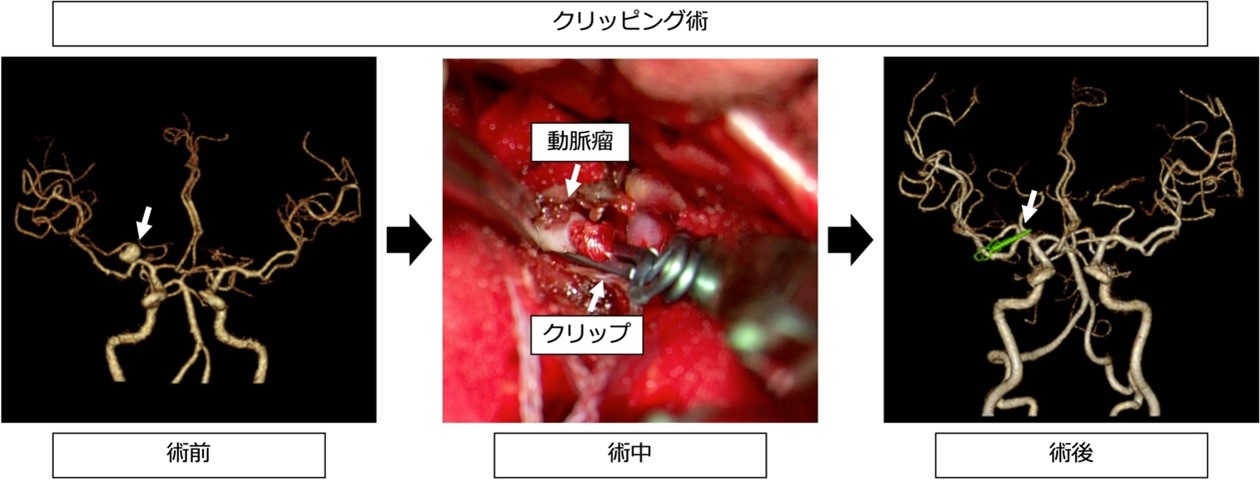
◇クリッピング術
全身麻酔で開頭し、動脈瘤の根本をチタン性のクリップで挟むことで動脈瘤への血流を遮断します。根治性が高いメリットがあります。
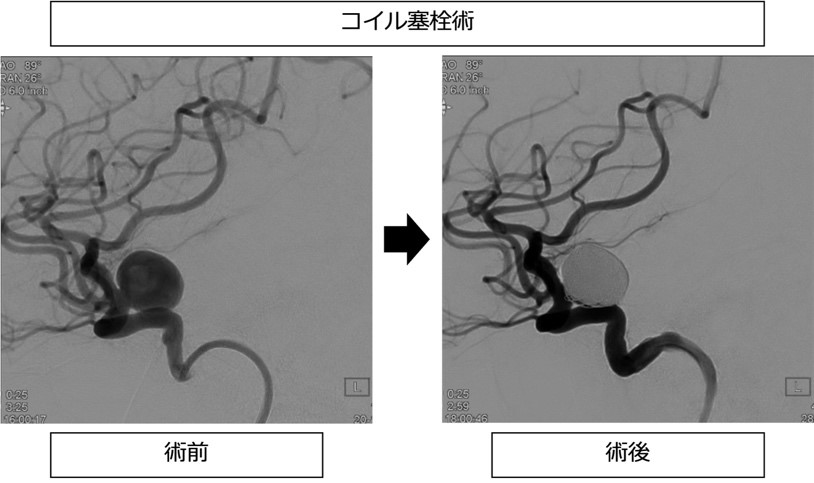
◇コイル塞栓術
全身麻酔で行います。足の付け根からカテーテルを挿入し、細いマイクロカテーテルを動脈瘤内に挿入して金属のコイルを動脈瘤内で巻くことで瘤内への血流を遮断します。動脈瘤の入り口が広い場合には正常血管にコイルが出てこないようにステントを留置するステントアシストコイル塞栓術も行っています。
内頸動脈狭窄症
●概要
動脈硬化により頸動脈が狭窄する疾患です。狭窄部分で血栓ができて脳梗塞を起こしたり、血流の低下によって脳が血流不足に陥ったりします。
●症状
脳梗塞や一過性脳虚血発作を起こさない限りは無症状です。しかし脳梗塞を一度起こすと麻痺や感覚障害、言語障害などを呈します。
●検査・診断方法
高血圧や糖尿病、脂質異常症、腎機能障害、喫煙など血管リスクがある方のスクリーニングで見つかることが多いです。検査としてはエコーが最もよく使用されます。治療が必要な頸動脈狭窄が疑われた場合にはMRIで性状の確認や造影剤を使ったCT検査、脳血管造影検査、脳血流検査(SPECT)などを追加で行います。
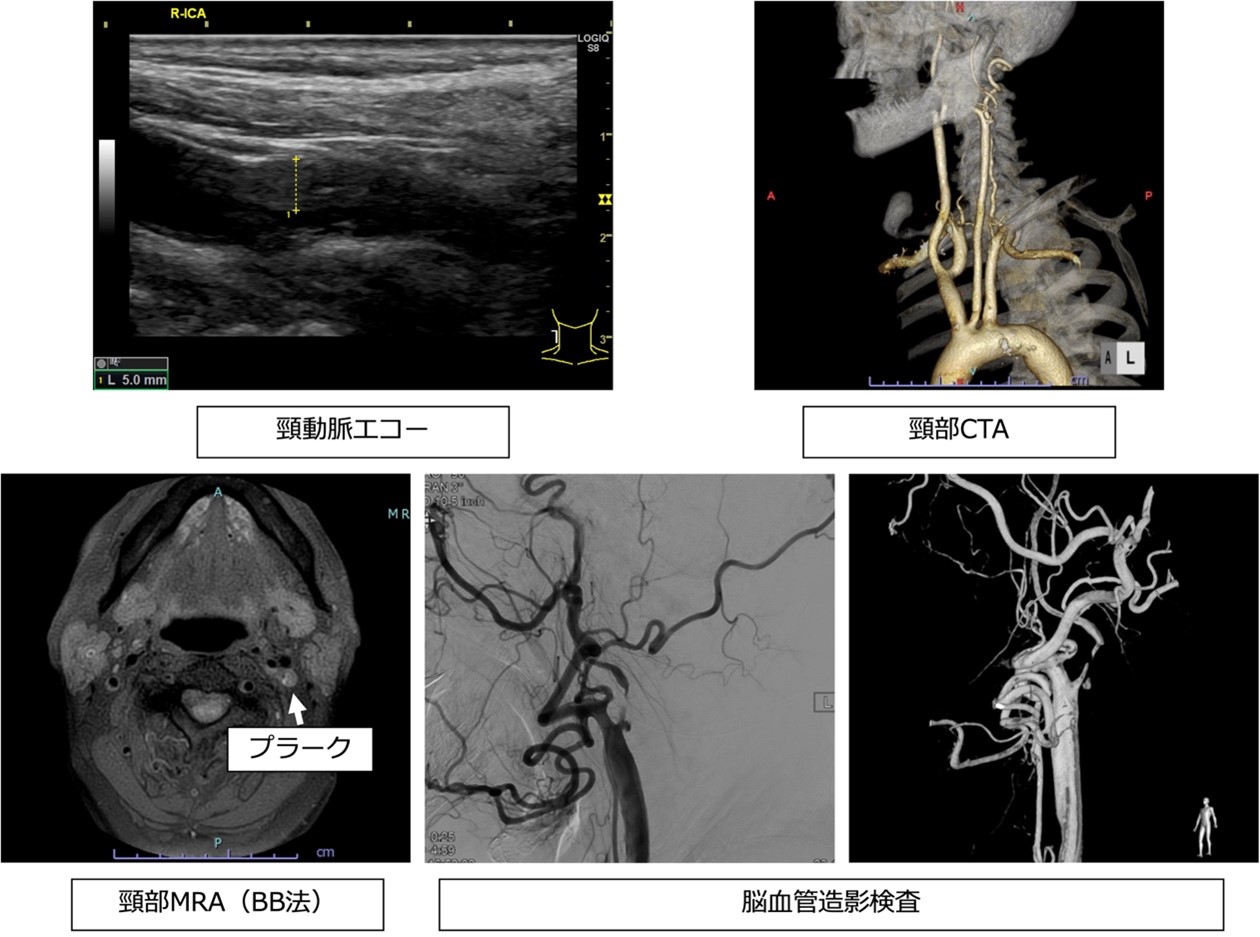
●治療方法
軽い内頸動脈狭窄の場合には経過観察を行います。狭窄が強い場合には年齢や性状、既往歴などを総合的に判断して手術を行います。手術には下記の二つの方法があります。メリット・デメリットを考えて手術方法は選択します。
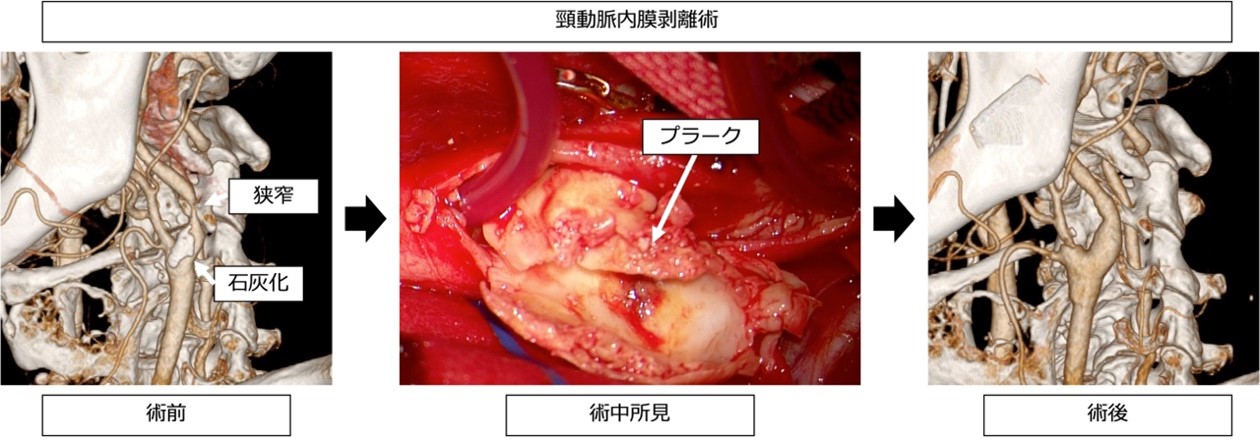
◇頸動脈内膜剥離術
全身麻酔で頸動脈を実際に切ってプラークを摘出します。
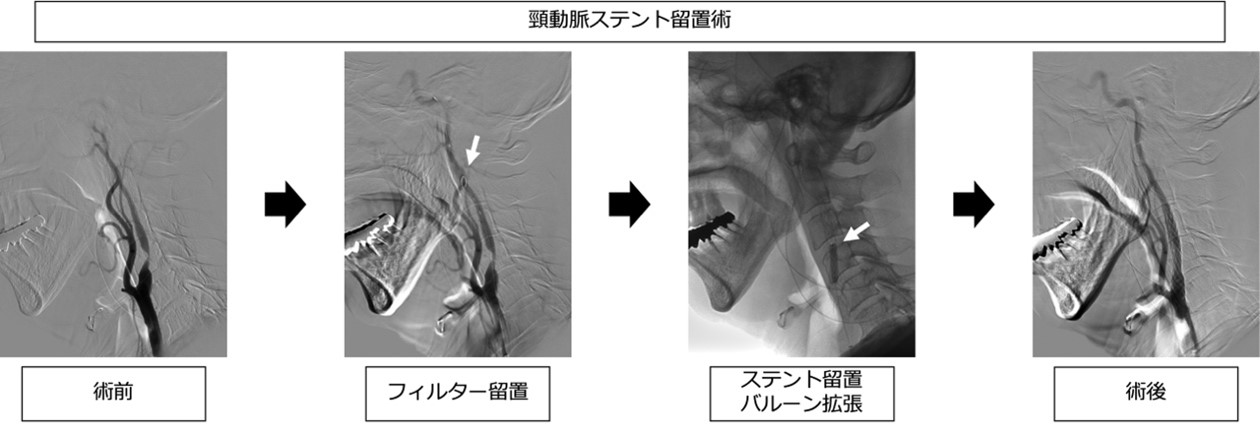
◇頸動脈ステント留置術
カテーテルを用いて狭窄部位に金属の筒(ステント)を留置します。プラークが飛散するのを防ぐために留置前にフィルターを留置します。
もやもや病
●概要
内頸動脈終末部から前・中大脳動脈分岐部にかけて血管が徐々に狭窄・閉塞する疾患です。脳の血流が不足し、これを補うために側副血行路が作られます。この側副血行路がもやもやと見えるためもやもや病と名付けられました。脳血流の代償が不完全であれば脳虚血発作や脳梗塞を起こしますし、もやもや血管は脆弱であるため脳出血を起こすこともあります。東アジア諸国に多い疾患です。
●症状
脳虚血による一過性の脱力や不随意運動、痙攣、頭痛などを起こすことがあります。また、脳出血を起こすと出血部位によって頭痛、片麻痺、感覚障害、失語症、意識障害などを起こす可能性があります。
●検査・診断方法
症状のある方のMRIで見つかることが多いです。MRIでもやもや病が見つかった場合には造影剤を使ったCT検査や脳血管造影検査、脳血流検査(SPECT)などを行い治療の適応を判断します。
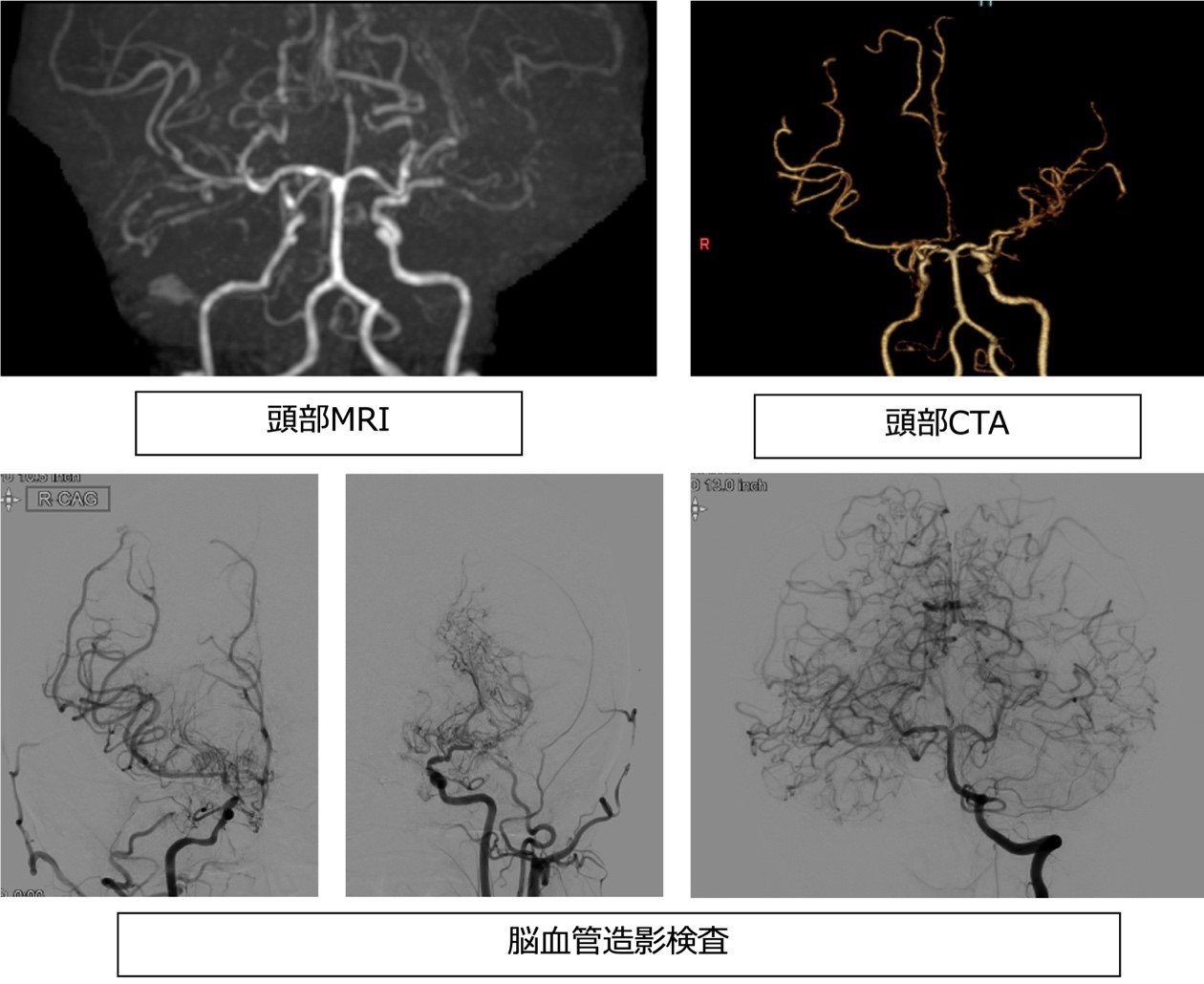
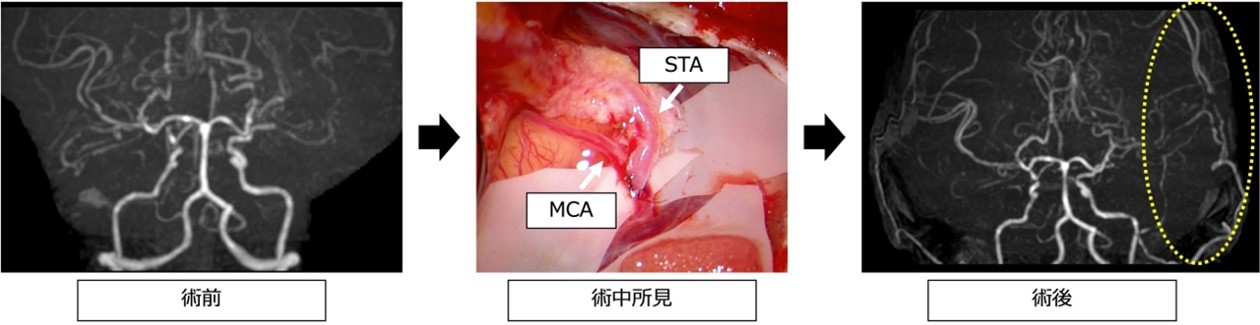
●治療方法
症状が無く、脳の血流の低下を認めない場合には経過観察を行います。年齢や症状、脳血流検査などを考慮して必要と判断した場合には浅側頭動脈-中大脳動脈吻合術(STA-MCAバイパス術)を行います。
脳動静脈奇形(AVM)
●概要
脳の動脈と静脈が毛細血管を介さずに直接つながり、拡張・蛇行した異常な血管の塊が形成される先天性の脳血管異常です。
●症状
動静脈奇形が破綻すると脳出血やくも膜下出血を起こします。また、破綻しなくても痙攣発作を起こしたり、頭痛を起こしたりすることがあります。
●検査・診断方法
MRIで疑われることが多いです。脳動静脈奇形が疑われた場合には造影剤を使ったCT検査や脳血管造影検査を行うことで診断がつきます。
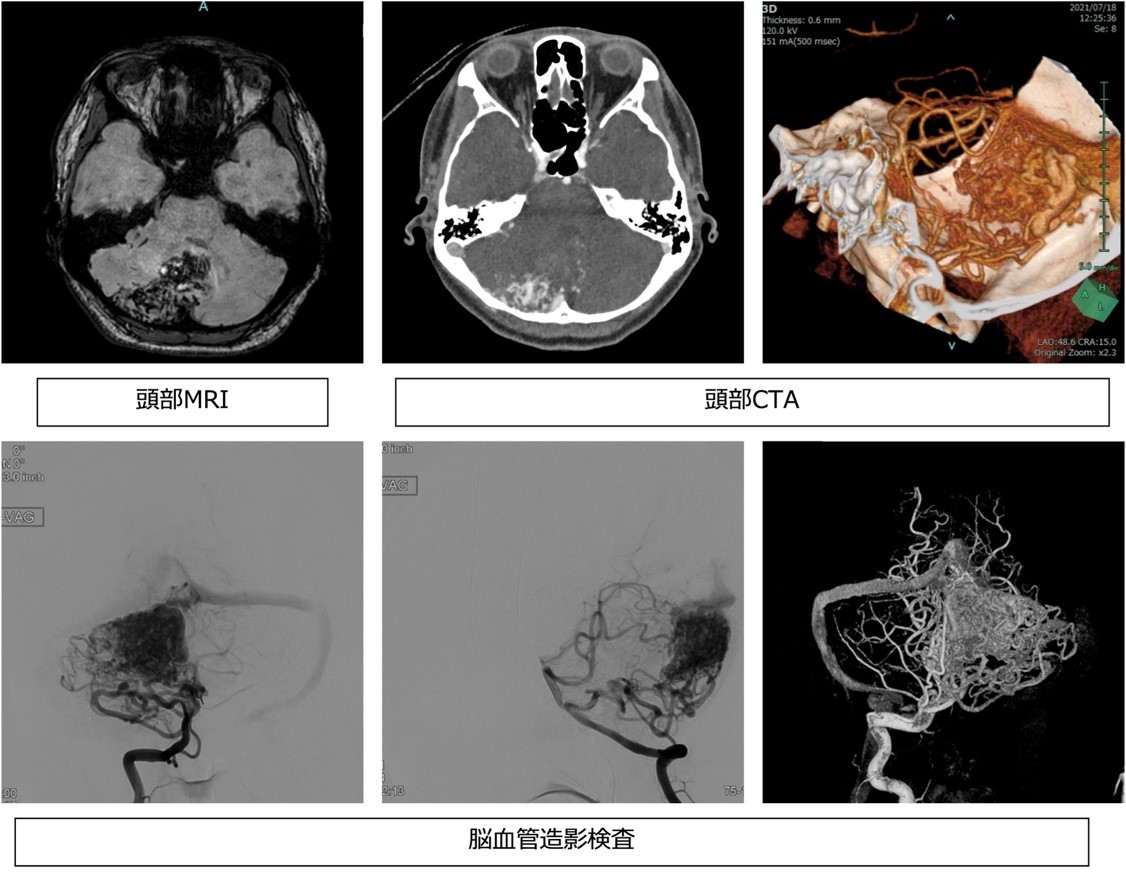
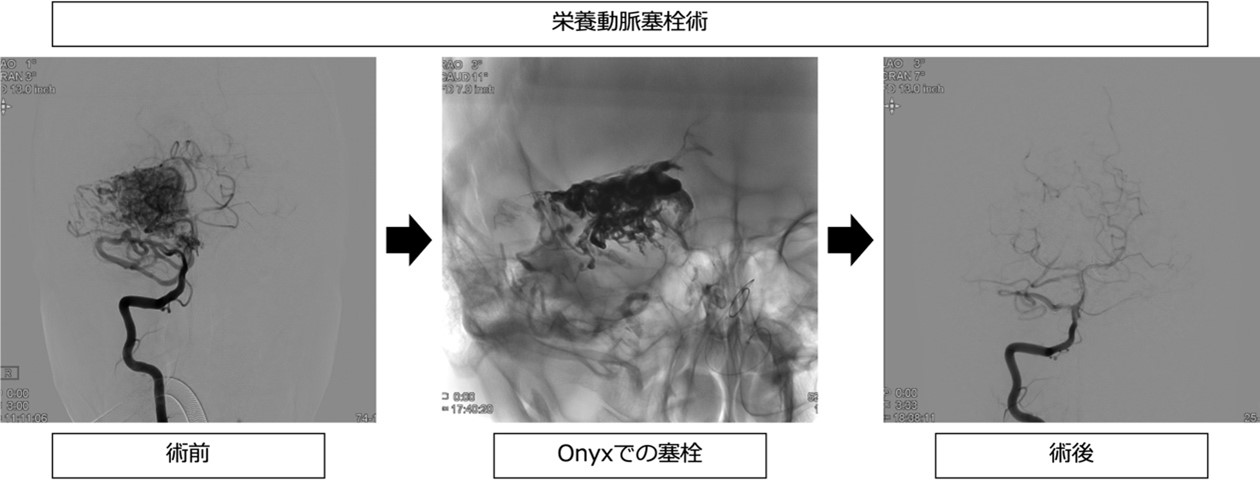
●治療方法
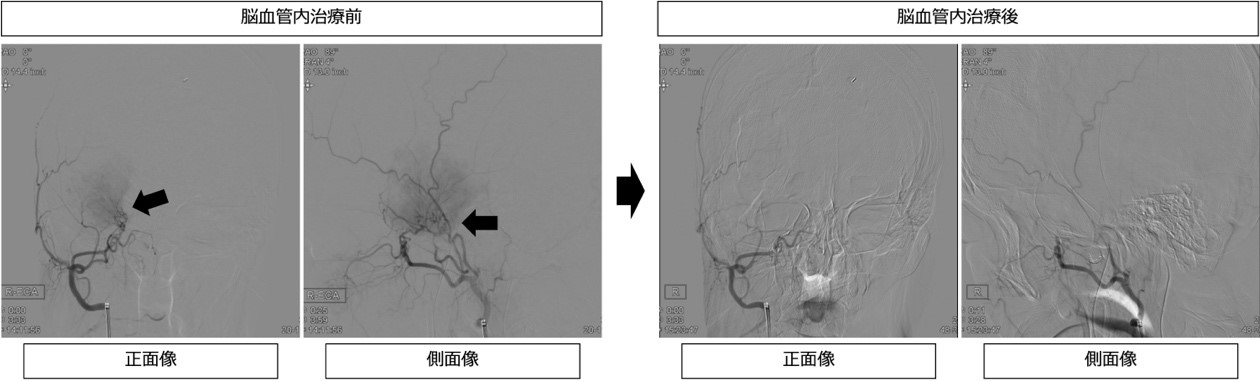
無症状や治療困難例に関しては年齢も考慮に入れつつ保存的治療が推奨されます。症状のある場合には治療の適応になります。手術での出血を減らすために栄養動脈塞栓術を摘出前に行ってから摘出術を行うこともあります。当院では栄養動脈塞栓術において新しい塞栓物質であるOnyxを用いて塞栓をしています。
硬膜動静脈瘻(dAVF)
●概要
多様な成因があると考えられている後天的な血管奇形疾患です。動脈から静脈(特に静脈洞)へと集簇するように短絡路が形成されます。短絡を形成する場所としては様々ありますが、海綿静脈洞や横静脈洞-S状静脈洞が多いです。
●症状
発生した場所により様々な症状を呈します。特に致命的なものとしては静脈圧の上昇による脳出血があります。最も多い海綿静脈洞部の硬膜動静脈瘻の場合には眼の充血や眼球突出、拍動性耳鳴りなどが起こります。横静脈洞-S状静脈洞では拍動性耳鳴りが多く、進行して静脈圧が上昇すると頭痛や視力障害、構音障害、認知機能障害、歩行障害などが出現します。
●検査・診断方法
MRIでスクリーニングを行います。硬膜動静脈瘻が疑われた場合には脳血管造影検査を行なって診断をつけます。
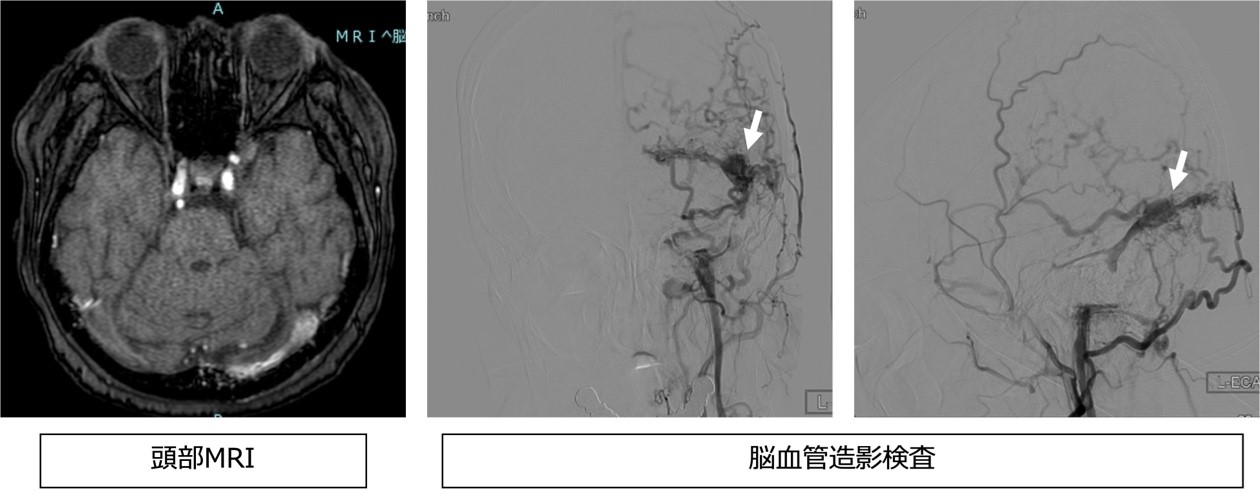
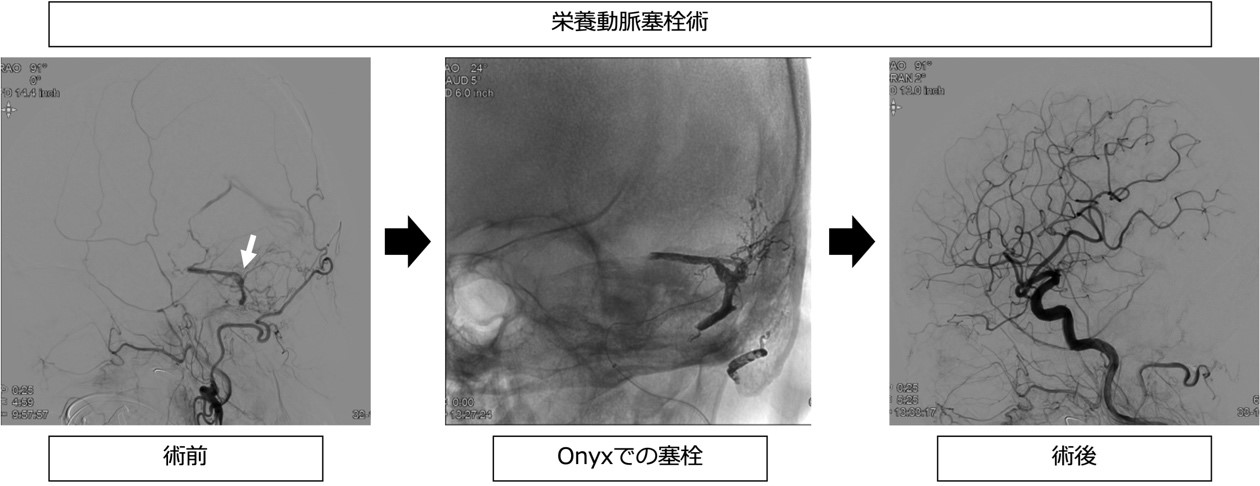
●治療方法
無症状や脳皮質静脈への逆流所見がない場合には経過観察を行います。症状があったり静脈の逆流があったりした場合には治療を考慮します。治療方法としては経動脈的塞栓術(TAE)や経静脈的塞栓術(TVE)を症例に合わせて行います。
急性虚血性脳卒中
●概要
脳梗塞は脳の血管が詰まり脳組織が壊死してしまう病気です。近年の医療の進歩により、発症早期であれば詰まった血管の血栓を薬で溶かしたり、カテーテルを用いて血栓を除去したりすることで再開通させ、症状を回復させることができるようになってきています。
●症状
突然脳の血管が詰まることにより意識障害、片麻痺、感覚障害、失語症などを起こす可能性があります。詰まった血管の部位によって上記のような症状が様々な程度で起こります。
●検査・診断方法
神経症状に加えてCTやMRIで診断がつきます。
●治療方法
発症時間や詰まっている血管、症状の重症さなどによって適応があれば下記の治療が行えます。
◇t-PA療法
血栓を溶かす薬を点滴で投与します。時間の制約以外にも既往歴や内服歴、血液検査の結果などから投与できないこともあります。
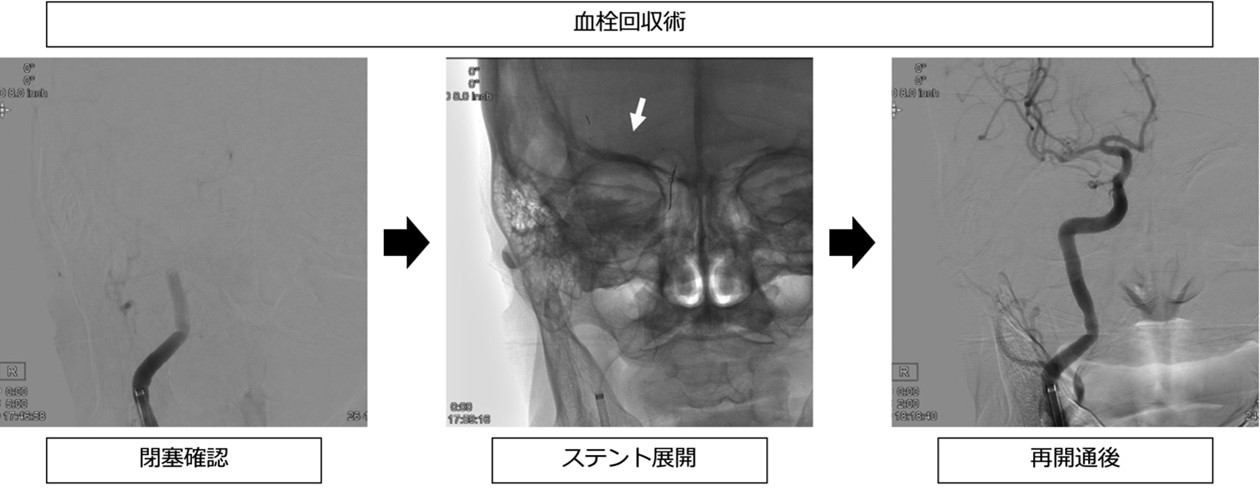
◇脳血管内治療(血栓回収療法)
現在は、条件はあるものの発症から24時間以内であれば治療の適応になる可能性があります。足の付け根からカテーテルを挿入して、血栓回収ステントや血栓吸引カテーテルを用いて血管を詰めている血栓を回収します。
手術実績
良性脳腫瘍
はじめに
脳腫瘍とは頭蓋内に発生した「できもの」の総称です。その中でも良性脳腫瘍と呼ばれるものは、増大速度が比較的緩やかで他の部位に転移することがないものを指します。
良性脳腫瘍で最も多いものは髄膜腫です。続いて多いのは下垂体腺腫であり、神経鞘腫、頭蓋咽頭腫が続きます。代表的な髄膜腫、下垂体腺腫、神経鞘腫に関して解説します。
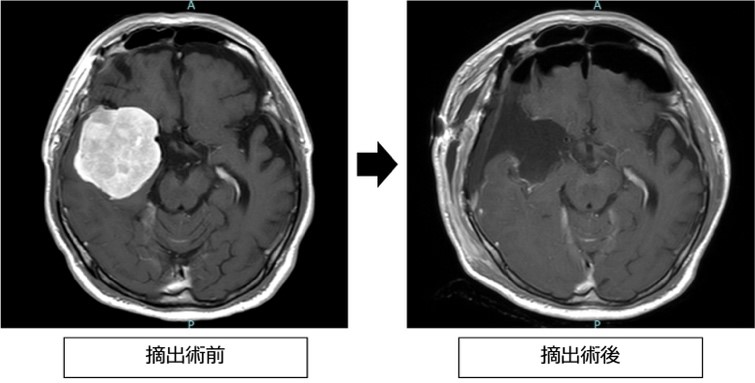
髄膜腫
●概要
髄膜腫は、脳を包んでいる「くも膜」という膜から発生します。ほとんどが良性の腫瘍でゆっくり成長しますが、ごく稀に急速に成長する悪性の髄膜腫もあります。
●症状
発生する場所により手足の麻痺や感覚障害、言語障害、認知機能障害、頭痛や吐き気、めまい、痙攣発作など様々な症状を呈します。脳ドックなどで偶然見つかることもあります。
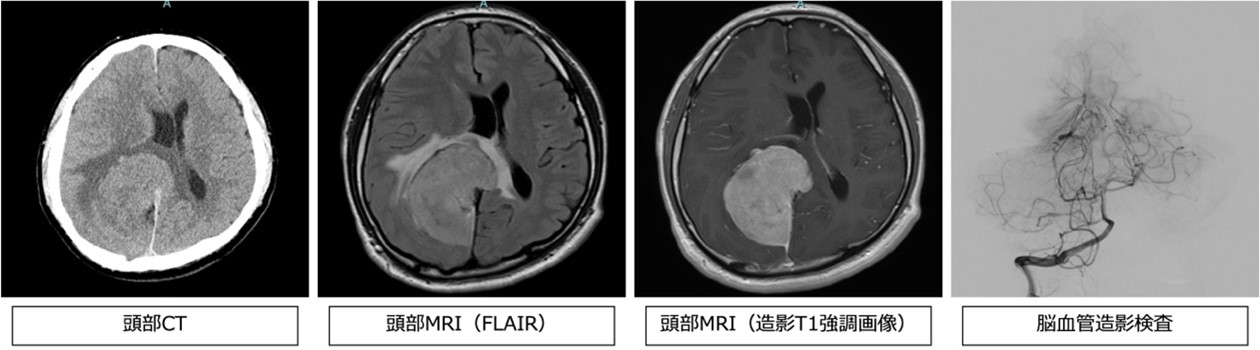
●検査・診断方法
CTやMRIなどで見つかることが多いです。精密には造影剤という注射薬を用いた検査(造影CTや造影MRI)、脳血管造影検査などを行います。髄膜腫は特徴的な画像所見を認めるため、画像所見だけでおおまかな診断がつくことが多いですが、確定診断は手術で摘出した腫瘍を病理学的に調べることで確定診断に至ります。
●治療方法
成長速度が遅いことが多いため、無症状の小さなものに関しては通常経過観察します。症状のあるものや無症状でも大きいものに対しては、年齢なども考慮して治療を行います。治療方法は、手術による腫瘍摘出が第一選択になりますが、場合によっては放射線治療を行うこともあります。
手術中の出血量を減らすために、摘出術の前に脳血管内手術(腫瘍栄養血管塞栓術)を行うことがあります。手術は必要に応じてナビゲーションシステムや神経モニタリングシステム(運動誘発電位・体性感覚誘発電位)、神経内視鏡などを活用して行なっています。
下垂体腺腫
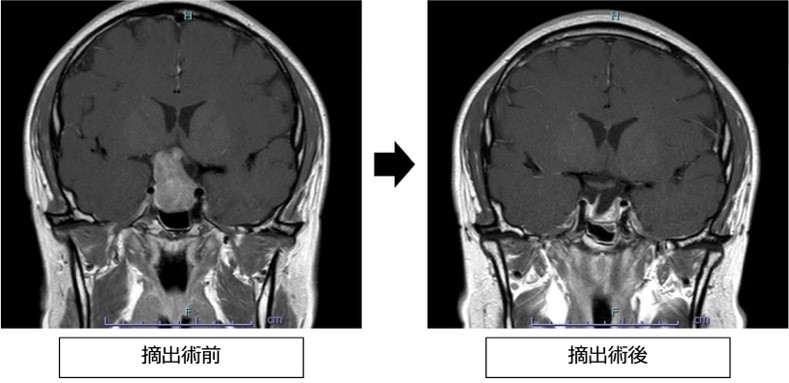
●概要
下垂体腺腫はホルモンを産生する下垂体から発生する腫瘍です。ホルモンを産生するもの(機能性腺腫)としないもの(非機能性腺腫)の2通りがあります。
●症状
機能性の場合にはホルモン異常によって下記の様々な症状を呈します。主には糖尿病・内分泌内科により精査が行われます。
◇成長ホルモン産生腺腫:巨人症、先端巨大症など
◇甲状腺刺激ホルモン産生腺腫:動悸、体重減少、発汗過多など
◇プロラクチン産生腺腫:乳汁分泌、無月経、不妊など
◇副腎皮質刺激ホルモン産生腺腫:Cushing病(満月様顔貌・中心性肥満など)
非機能性の場合でも、増大した腫瘍によって周囲の脳や神経が圧迫されることで症状が出ることがあります。主な症状としては視野障害(両耳側半盲)や頭痛、眼球運動障害などがあります。
●検査・診断方法
多くはCTやMRIなどで診断がつきます。発見された場合にはホルモン検査や眼科での視力・視野検査が行われます。ただ、機能性腺腫の中には小さな腫瘍であることもあり造影剤を用いた検査(造影MRI)や、場合によってはカテーテル検査(静脈洞サンプリング)が必要になることもあります。
●治療方法
非機能性腺腫で、無症状のものは通常経過観察します。機能性腺腫や症状のある非機能性腺腫は手術による摘出が第一選択になります。手術は鼻から内視鏡を挿入し、低侵襲手術を行なっています(経鼻内視鏡手術)。
神経鞘腫
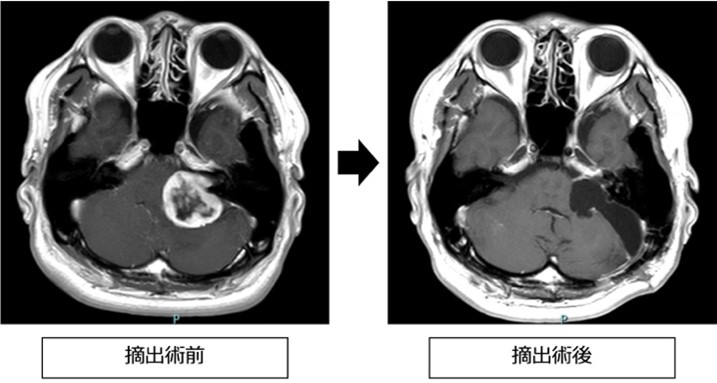
●概要
末梢神経の構成細胞であるシュワン細胞由来の良性の腫瘍です。頭蓋内神経鞘腫においては内耳神経から発生する聴神経鞘腫がほとんどです。
●症状
腫瘍による周囲組織の圧迫によって難聴や耳鳴り、顔面麻痺、めまい、顔の痛み(三叉神経痛)などが起こります。
●検査・診断方法
CTやMRIで診断します。また、耳鼻咽喉科での聴力検査を行います。
●治療方法
小さくて無症状のものは経過観察を行います。大きいものに関しては症状に合わせて手術加療もしくは放射線治療(ガンマナイフ)を行います。手術の際には術中モニタリング(聴性脳幹反応、顔面神経刺激)を活用して聴力や顔面神経の温存を目指します。
手術実績
悪性脳腫瘍
はじめに
脳腫瘍とは頭蓋内に発生した「できもの」の総称です。脳実質だけではなく髄膜や下垂体、脳神経など頭蓋内に存在するあらゆる組織から発生します。その中でも悪性脳腫瘍と呼ばれるものは、脳内にもともとあった細胞が腫瘍化するもの(原発性脳腫瘍)と他臓器のがんが脳に転移してできたもの(転移性脳腫瘍)があります。
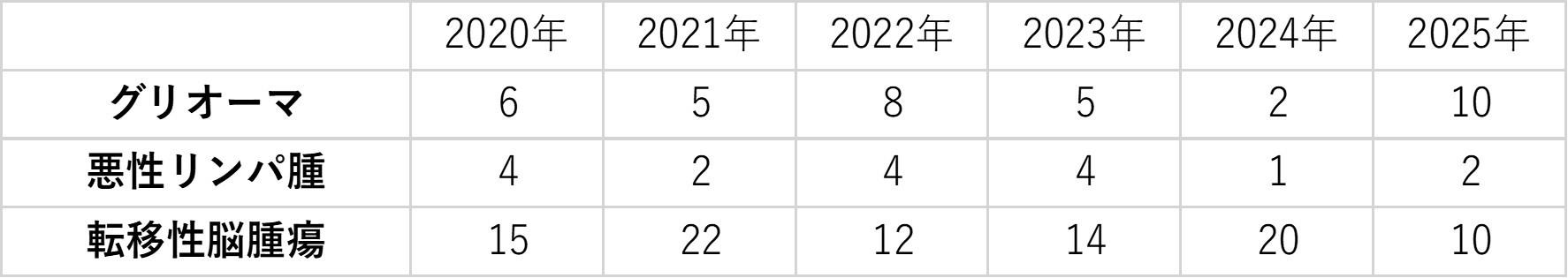
原発性悪性脳腫瘍で最も多いものはグリオーマ(神経膠腫)です。これは脳を形作るグリア細胞から発生する腫瘍であり、悪性度も様々です。続いて多いのは中枢神経系原発悪性リンパ腫です。これは中枢神経系に発生する悪性リンパ腫であり、リンパ節から発生した血液疾患としての悪性リンパ腫とは少し性格が異なります。
症状
脳は部位によってそれぞれ別の機能を持っています。そのため腫瘍がどこに発生するかによって症状が異なります。手足の麻痺や感覚障害、言語障害、認知機能障害などといった症状で見つかることが多いですが、頭痛や吐き気、めまい、痙攣発作などで見つかることもあります。
検査・診断方法
通常のCTやMRIで見つかることもありますが、精密には造影剤という注射薬を用いて検査(造影CTや造影MRI)を行います。これらの検査を行うことでおおまかな診断を行いますが、手術を行なって実際に取ってきた検体を病理学的に調べることで確定診断に至ります。近年は特にグリオーマにおいて様々な遺伝子異常がわかってきており、採取した腫瘍の遺伝子診断が行われる場合もあります。
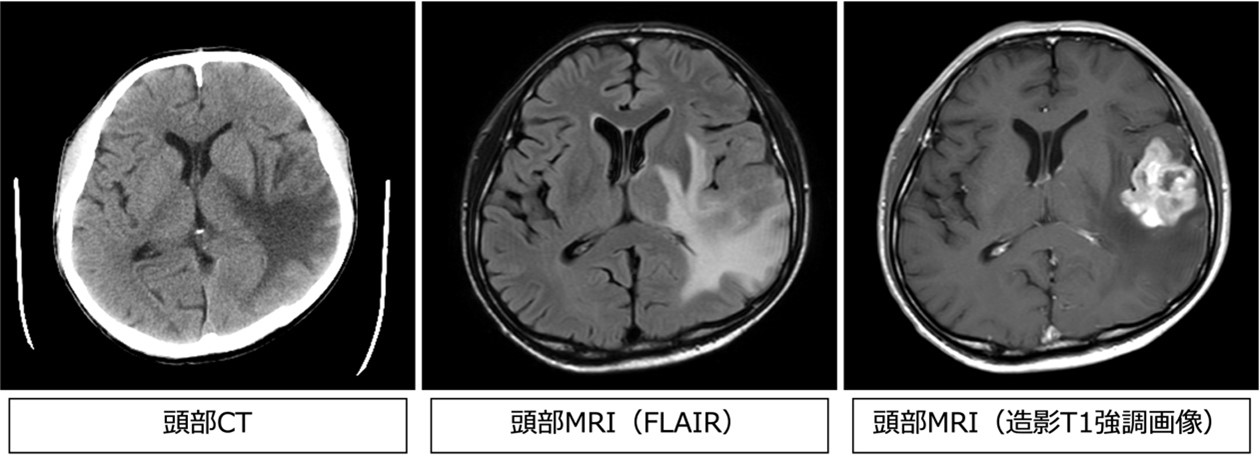
グリオーマ(神経膠腫)
基本的には、手術によって脳機能を障害しない範囲で腫瘍を最大限摘出したのちに、後療法として放射線化学療法を行います。手術ではナビゲーションシステムや術中蛍光診断(5-ALA)、神経モニタリングシステム(運動誘発電位・体性感覚誘発電位)を活用して可能な限りの腫瘍摘出を目指します。病理検査の結果、悪性度の高い神経膠腫であった場合には抗がん剤(テモゾロミド)と放射線治療を用いた集学的治療を行います。
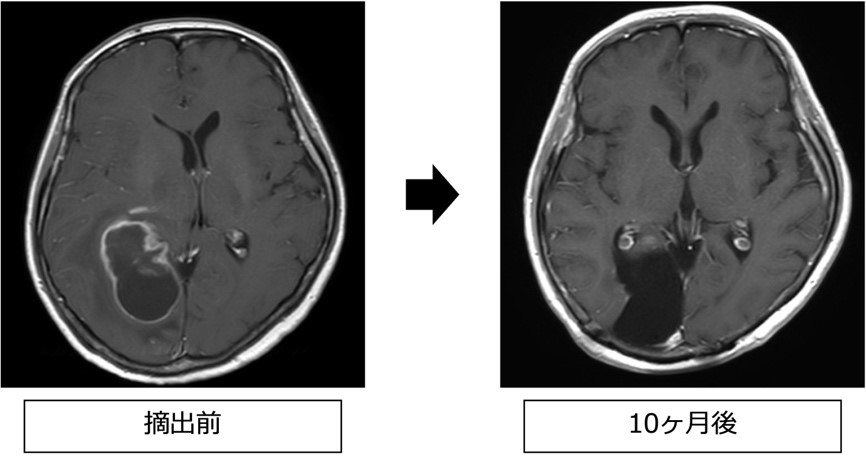
中枢神経原発悪性リンパ腫
悪性リンパ腫の生存期間は、手術による摘出度と関係はなく、治療は化学療法や放射線治療を行います。そのため、まずは低侵襲な生検術を行います。病変によってはナビゲーションシステム(VarioGuide)を用いて1cm程度の穿頭で定位的に生検術を行ないます。病理検査の結果、リンパ腫であった場合には血液内科で化学療法を行います。また、必要に応じて放射線治療も追加します。このように当院では血液内科・放射線治療科と協力して術後の集学的治療を行なっています。
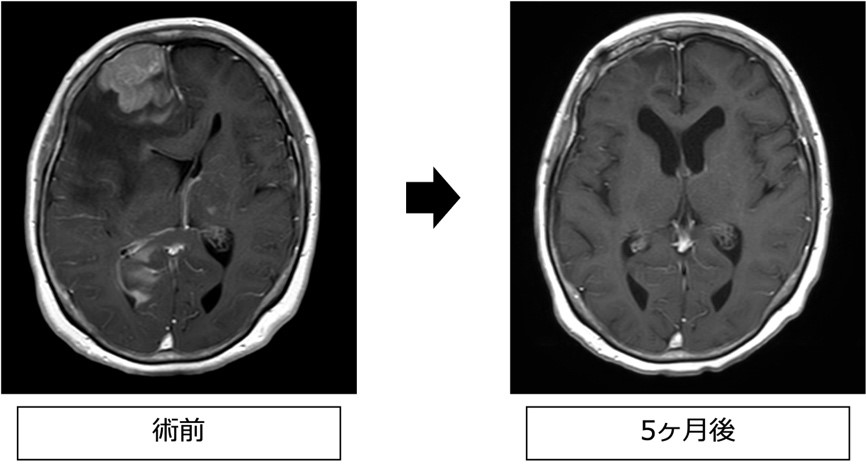
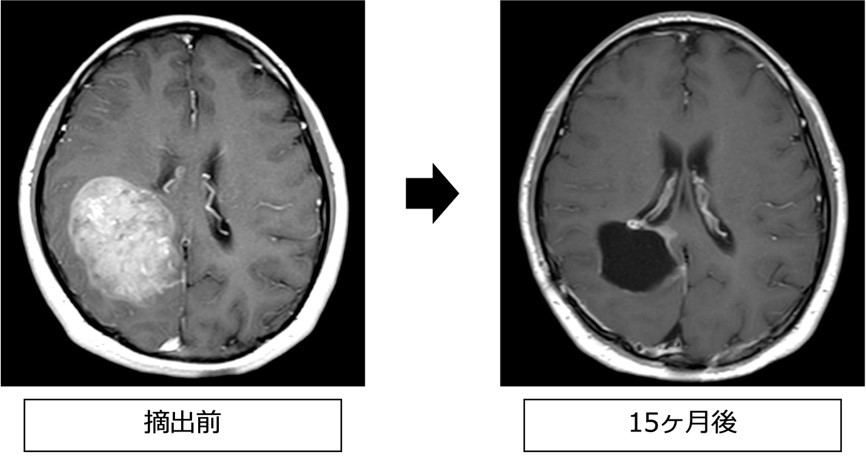
転移性脳腫瘍
転移性脳腫瘍は他部位のがんが脳に転移して生じるものになるため、そのがんはステージ4(進行がん)という診断になります。そのため、患者様の病状や年齢、原発がんの状況などを鑑みて治療方法を決定します。治療方法としては、大きな腫瘍(目安は直径3cm以上)に関しては手術が選択されますが、小さな腫瘍に関しては放射線治療を行うこともあります。
手術実績
三叉神経痛・顔面痙攣
はじめに
三叉神経痛や顔面痙攣は脳の血管が顔の感覚神経(三叉神経)や運動神経(顔面神経)に接してしまい、その血管の拍動によって症状が起こります。
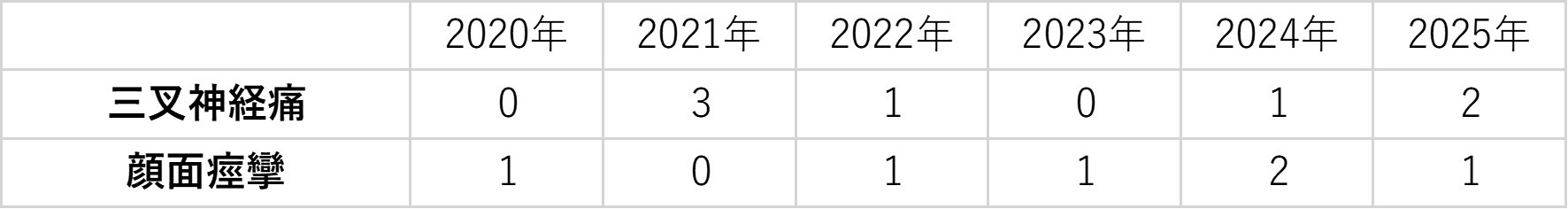
三叉神経痛
●概要
脳の血管による三叉神経の圧迫で生じる特発性三叉神経痛と、脳腫瘍や多発性硬化症などによって生じる症候性三叉神経痛があります。
●症状
顔面の感覚を支配する三叉神経の分布領域(顔の上・中・下)に沿って片側性に数秒から数十秒続く激痛を繰り返す疾患です。痛みは顔面に触れたり食事をしたり冷たい風にあたったりなどで誘発されます。
●検査・診断方法
MRIにより診断がつきます。
●治療方法
まずはカルバマゼピンの内服で治療を行います。内服でのコントロールが不良な方に対しては手術(微小血管減圧術)や三叉神経ブロック、放射線治療(ガンマナイフ)の選択肢があります。手術の場合は三叉神経と接している血管を移動させて三叉神経から離す手術を行います。
顔面痙攣
●概要
脳の血管による顔面神経の圧迫により症状が出現します。稀に動脈瘤や脳腫瘍による圧迫が原因のこともあります。
●症状
自分の意図とは関係なく顔面の片側の筋肉が痙攣します。
●検査・診断方法
MRIにより診断をつけます。
●治療方法
日常生活に支障をきたす場合には治療を考慮します。治療方法としてはボツリヌス毒素療法や微小血管減圧術があります。ボツリヌス毒素療法は、痙攣している箇所にボツリヌス毒素を注射する治療で、外来で可能です。手術(微小血管減圧術)の場合は、三叉神経痛と同様に顔面神経と接している血管を移動させて顔面神経から離す手術をします。
手術実績
認知症
はじめに
認知症とは脳の知的機能が後天的な障害によって持続性に低下し、日常生活に支障をきたす状態を言います。認知症の代表疾患であるアルツハイマー病などの病気は精神科での治療が行われていますが、一部の認知症は外科的な治療が可能です。ここでは脳神経外科で扱う治療可能な認知症である正常圧水頭症や慢性硬膜下血腫の解説をします。
正常圧水頭症
●概要
水頭症は頭の中に髄液が溜まってしまうことにより脳が圧迫され、様々な症状を引き起こす病気です。大人の水頭症ではくも膜下出血や頭部外傷などの後に起こる続発性水頭症と、原因が特定できない特発性正常圧水頭症があります。
●症状
歩行障害、認知機能障害、尿失禁が三兆候であり、歩行障害が最初に現れることが多く、出現頻度も高いです。歩行障害は特徴的で、両足を開いて歩き、小刻み歩行になります。
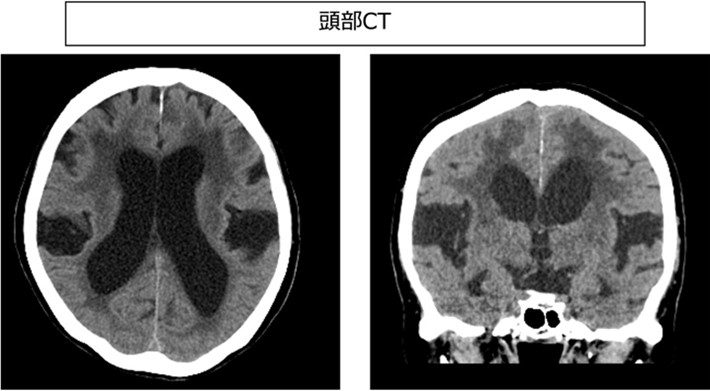
●検査・診断方法
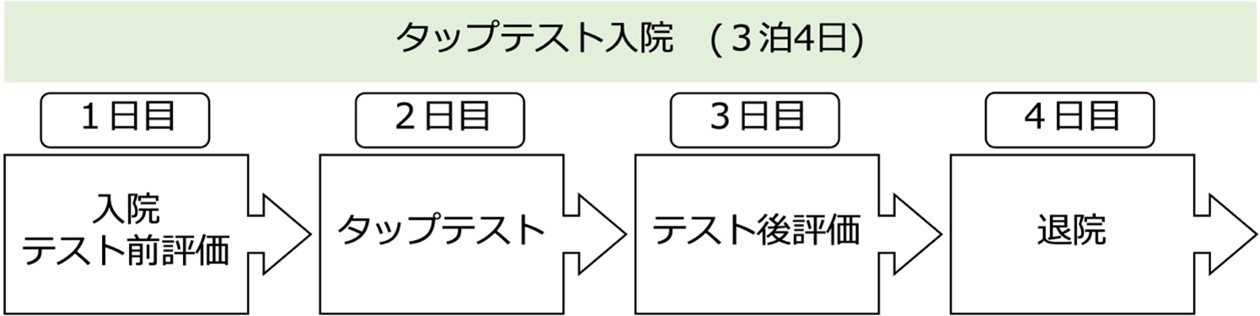
CTやMRIで脳室の拡大や正常圧水頭症に特徴的な所見を確認します。画像上、正常圧水頭症が疑われる場合には、細い針を腰から刺して髄液を30mlほど抜き、上記の症状が改善するかをみる検査を行います(タップテスト)。当院では基本的には3泊4日での入院精査をしており、リハビリテーション科と協力してタップテスト前後の評価を行なっています。
●治療方法
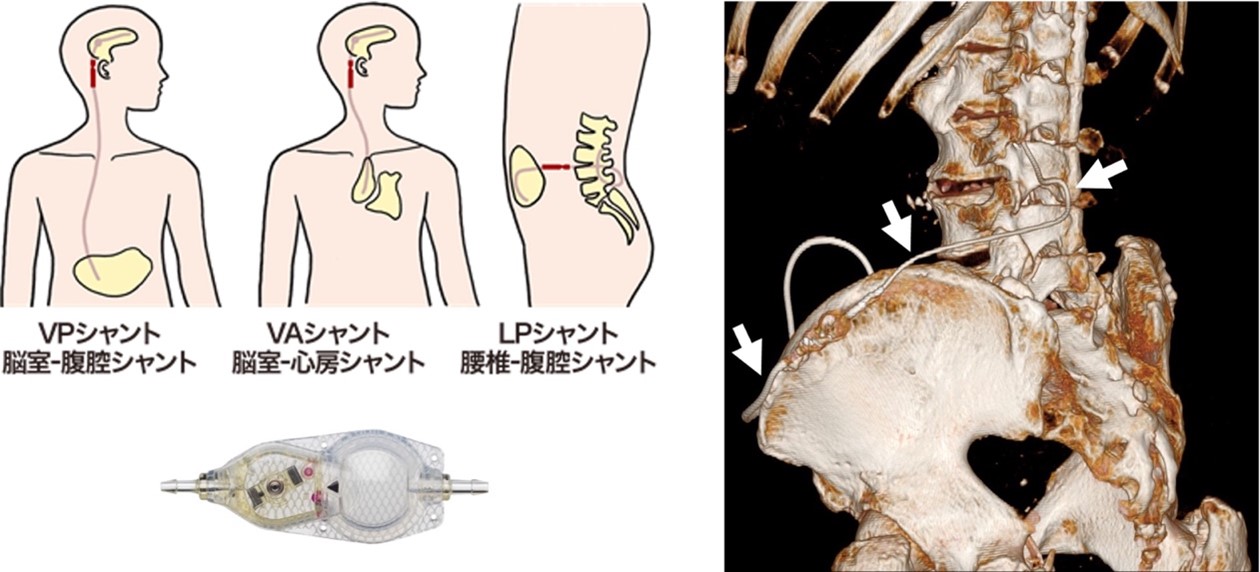
タップテストで症状の改善が認められた場合にはシャント手術の適応となります。シャントとは脳や腰椎にカテーテルと呼ばれる細い管を通して、頭以外の部分(主に腹腔内)へ髄液を流す仕組みのことです。当院では、可能であれば侵襲の少ない腰椎-腹腔シャント(LPシャント)を行なっており、何かの理由でできない場合には脳室-腹腔シャント(VPシャント)を行なっています。また、基本的にはMRI対応のシャントシステムを使用しています。
慢性硬膜下血腫
●概要
軽微な頭部外傷が原因で被膜を伴う血腫が硬膜下に形成され、徐々に拡大して脳を圧迫することによって様々な症状を呈する疾患です。多くは受傷後数週間〜数ヶ月後に発症します。
●症状
血腫による脳の圧迫により頭痛や認知機能障害、歩行障害、麻痺などが起こります。長期間放置すれば意識障害をきたし、死亡することもあります。
●検査・診断方法
CTで診断がつきます。脳ドックなどで偶然見つかることもありますが、無症状であれば経過観察となります。
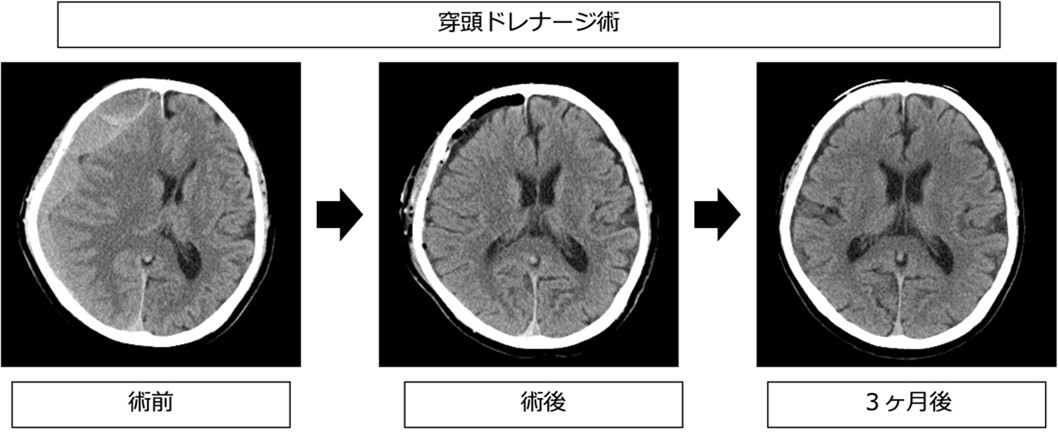
●治療方法
無症状であれば経過観察となりますが、症状がある場合には手術の適応になります。手術は局所麻酔で行い、血腫腔内にドレーンを留置して血腫を除去します。最短で3日間の入院となります。
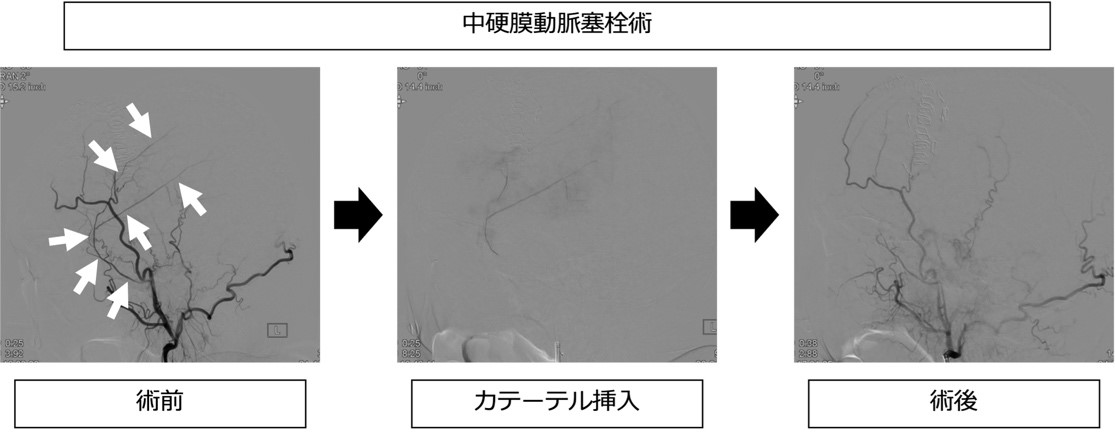
慢性硬膜下血腫は約10〜20%の確率で再発します。複数回再発する難治症例に対しては脳血管内治療(中硬膜動脈塞栓術)を行なっています。
手術実績
地域の医療関係者の方へ
当院の診療科として、安全で精確な脳神経外科専門医療、救急診療を市民に提供しています。
判断に苦慮するケースなどありましたら、ご相談いただければ幸いです。
診察のご依頼をいただける場合、緊急性がなければ、予約申込書と診療情報提供書を患者支援センター宛にFAXでご送信ください。こちらから、予約日時を記載した予約票を、FAXにて返させていただきます。
もし発症から12時間以内の脳血管疾患であると考えられる場合は、お電話でご依頼ください。
地域の患者さんへ
総合医療センターの診療科として、安全で精確な脳神経外科専門医療、救急診療を行っています。
脳神経外科に関係した疾患でお悩みの方はご相談ください。
当科に受診希望される方でかかりつけ医のある方は、まずかかりつけ医を受診し、かかりつけ医から当院の患者支援センターにご紹介をいただくようお願いします。かかりつけ医と当院とで調整をしたうえで、予約日を決めさせていただきます。予約日には、かかりつけ医が作成した診療情報提供書と、常用薬がある場合はお薬手帳をお持ちください。
